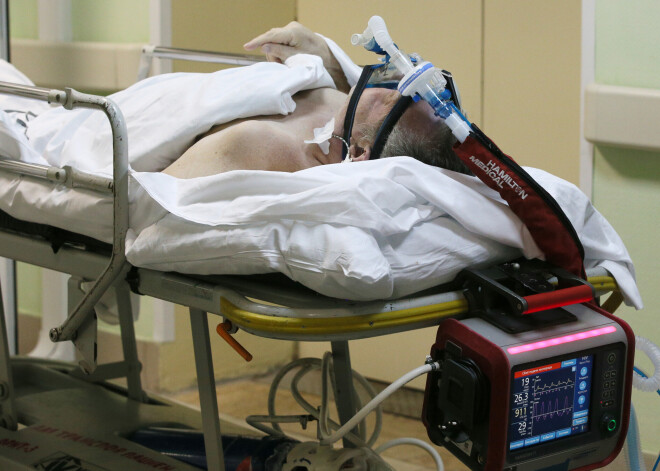
Beidzoties medicīnas resursiem, ārsti "šķiros" pacientus: kā vērtēt rīcības plānu Covid-19 krīzes situācijai?

Latvijas Ārstu biedrība (LĀB), kopā ar Latvijas Anesteziologu un reanimatologu asociāciju (LARA) ir izstrādājusi speciālu pielikumu Valsts katastrofu medicīnas plānam, kas paredz, ka patiesas Covid-19 krīzes situācijā, kad resursi ir ļoti ierobežoti, ir pieļaujami cilvēkus pēc 75 gadu vecuma ar hroniskām slimībām un citus smagi slimos pacientus neārstēt visiem pieejamiem līdzekļiem, tādējādi koncentrējot medicīnas spēkus jaunu un vieglāk slimu cilvēku ārstēšanai.
Konkrētais Valsts katastrofu medicīnas plāna pielikums Nr. 24 saucas “Mākslīgās plaušu ventilācijas resursu sadales principi Covid-19 pandēmijas laikā Latvijā (rekomendācijas)”. Tas tapis, par paraugu ņemot līdzīgu plānu Ņujorkā (ASV), kā arī Austrijas dokumentu.
Ar to Neatliekamās medicīniskās palīdzības dienesta (NMPD) mājaslapā var detalizēti iepazīties ikviens, kuram ir sajēga par dokumentā lietoto medicīnas terminoloģiju un piekļuve internetam.
Lieki piebilst, ka šīs rekomendācijas, kas faktiski ir nopietns bioētikas jautājums, jomas speciālistu vidū tiek vērtētas ļoti atšķirīgi.
Daļa šo pieeju, kas mediķiem (ārstu konsīlijam) uzliek atbildību izvēlēties, kuram palīdzēt un kuram ne, uzskata par loģiskāko pieeju, balstot savu nostāju utilitārisma filozofijā. Otra daļa uzskata, ka šāds rīcības plāns ir rekomendācija ārstiem diskriminēt pacientus pēc veselības stāvokļa.
Ko īsti paredz rekomendācijas?
Pirms turpināt, ir svarīgi saprast, ka šobrīd no dokumentā aprakstītās krīzes situācijas, par laimi, vēl esam ļoti, ļoti tālu – pēc NMPD sniegtās informācijas, augusta vidū Latvijā bija pieejami 536 mākslīgās plaušu ventilācijas (MPV) aparāti un šobrīd noslogoti ir vien aptuveni 1,8% šāda veida gultas vietu.
Taču tīri teorētiski šādas situācijas iestāšanās ir reāla. Tādā gadījumā mediķi rīkosies šādi:
Pacienti tiks iedalīti četrās nosacītu krāsu grupās.
Zilā – prognozēta augsta mirstība, šos pacientus nepieslēdz mākslīgajai plaušu ventilācijai (MPV), bet nodrošina tikai minimāli uzturošu terapiju. To var pārskatīt, ja atbrīvojas resursi.
Sarkanā – pacientiem ir viena orgāna mazspēja, un viņiem jānodrošina maksimālā pieejamā ārstēšana, jo izveseļošanās iespēja ir augsta.
Dzeltenā – pacienti ar stabilu slimības pakāpi hroniski noritošai patoloģijai, viņiem nodrošina intensīvo terapiju un MPV tikai tad, ja nav pretendentu no sarkanās grupas.
Zaļā – pacienti, kuri izdzīvos arī bez MPV.
Šī sadale attieksies uz jebkuru slimību, kuras ārstēšanā nepieciešama MPV. Dokumentā formulēti arī izslēgšanas kritēriji. Pie tiem pieskaitītas smagas slimības to pēdējā stadijā – vēzis, aknu ciroze, izteikta demence un citas.
Viens no pastiprinošiem rādītājiem būs arī vecums virs 75 gadiem ar vienu no uzskaitītajiem kritērijiem un slimnieki, kuriem paredzamais dzīves ilgums ir mazāks par 12 mēnešiem.
No maksimālas palīdzības var atteikties arī pats
Pacients nevarēs atteikties no pārvietošanas uz citu medicīnas iestādi, ja tajā būs atbrīvojušās MPV jaudas, pretējā gadījumā tiks turpināta paliatīvā terapija.
Dokumentā arī teikts: “Vispirms jānoskaidro pacienta vērtības un griba un jāformulē ārstniecības mērķi. Ja pacienta griba ir pagarināt dzīvi par katru cenu, neskatoties uz iespējamo dzīves kvalitāti, tad nepieciešams paskaidrot ierobežoto resursu apstākļus un sekot zemāk norādītam algoritmam. Ja pacients nevēlas, to nepieciešams fiksēt medicīniskajā dokumentācijā, un tās nav jāveic.”
Pacientam šī atteikšanās būs jāapstiprina ar savu parakstu.
Vai ir pamats domāt, ka ārsti krīzes situācijā pieļaus vairāk kļūdu?
Diezgan skarbi par šīm rekomendācijām, kurām LĀB Ētikas komisijas sēdē vēl pavasarī tika izteikts atbalsts ar astoņu no desmit locekļu balsīm (viens pret, viens atturējies), izteicies bērnu ārsts Artis Žeigurs.
Ar pilnu Žeigura viedokli šajā jautājumā var iepazīties mediķa blogā Bernuarsts.lv.
Atsevišķus apgalvojumus, kādēļ, viņaprāt, pašreizējās rekomendācijas krīzes situācijai nav atbalstāmas, Artis Žeigurs piekrita sīkāk komentēt sarunā ar Jauns.lv.
Bloga ieraksta sākumā Žeigurs pauž, ka krīzes situācija un ierobežotie resursi nozīmēs to, ka mediķi pieļaus vairāk kļūdu, pacientu “izmeklēšana būs pavirša” un “daļai pacientu tiks kļūdaini atteikta dzīvību glābjoša ārstēšana”.
Šķirošana ir neizpildāms papildu pienākums ārstam apstākļos, kad trūkst laika, izmeklēšanas iespēju un kolēģu padoma. Visi minētie apstākļi veicinās kļūdainu pāragru pacientu mirstību,” pārliecību pauž Žeigurs.
“Nav tāda ārsta, mani ieskaitot, kas kādreiz nekļūdītos, arī strādājot ikdienišķos apstākļos un nevienu nešķirojot. Arī tad, kad veselības aprūpes sistēma nešķiro, bet cenšas ārstēt visus, katrs desmitais cilvēks mirst medicīniskas kļūdas dēļ,” Jauns.lv pauda Žeigurs.
Mediķis atsaucās uz prestižās Mērilendas štata (ASV) Džona Hopkinsa universitātes publicētu pētījumu par situāciju ASV, kur mediķu kļūmes esot trešais lielākais nāves cēlonis.
“Jo vairāk pacientu uz vienu ārstu, jo īsāka saruna ar ārstu. Jo vairāk laboratorisko izmeklējumu, jo ilgāk jāgaida uz atbildi. Jau šobrīd uz Covid-19 testu pilsonim, kas pats vēlas to veikt, jāgaida vairākas dienas. Pagājušajā gadā, kad vēl nebija šīs vīrusa izraisītās slimības, mirstība dažādās veselības aprūpes iestādēs vienādās ārstnieciskās intervencēs ievērojami atšķīrās, kaut nevienam vēl nebija pienākuma šķirot,” apgalvo Žeigurs.
Meklējot papildu finanses, jāpārskata apmaksāto medikamentu klāsts
Kā iespējamo taktiku krīzes situācijā prioritāro medicīnas resursu iegūšanai Žīgurs norāda tādu zāļu apmaksas pārtraukšanu, par kuru efektivitāti nav skaidri zināms.
“[...] kā “Rigvir”, kuru beidzot aizliedza, vai zāles, kuras palīdz mazāk nekā 50% lietotāju, kā, piemēram, statīnu grupas medikamentiem [lieto sirds un asinsvadu profilaksē un ārstēšanā], kuri mazina mirstību līdz trīs pacientiem no 100 zāles lietojušajiem. Ir arī jāpublisko visi valsts un pašvaldību izdevumi sīkumos,” argumentē Žeigurs.
Vai “izlozēt” maksimāli aprūpējamos būtu ētiskāk?
LĀB Ētikas komisijas vairuma akceptētajām rekomendācijām oponenti kā alternatīvu piedāvā patiesas krīzes apstākļos izlozes kārtībā noteikt tos pacientus, kuriem pienāksies atlikušās gultas vietas un maksimālā iespējamā aprūpe.
Nav izslēgts, ka dažiem šāda pieeja varētu šķist absurda, taču Žeigurs paskaidro, ka tādējādi neviens cilvēks Latvijā nebūs otram cilvēkam mērķtiecīgi liedzis pieeju dzīvību glābjošai terapijai.
“Tas nav noliedzams, ikviens, kura radi nebūs saņēmuši palīdzību, būs pelnīti dusmīgs uz veselības aprūpes organizatoriem un politiķiem, kuri lemj par nodokļu naudas izlietojumu. Bet nevienam, tai skaitā paša ārsta sirdsapziņai, nebūs iemesla vainot ārstu, ka viņš ir bijis tas, kurš izlēma atslēgt dzīvību uzturošu ierīci vienam savam pacientam, lai tai varētu piekļūt cits pacients,” komentējot izlozes pieeju, pauda Žeigurs.
“Ārstējot rindas kārtībā un, ja ir vairāki kandidāti uz vienu vietu – loterijā cilvēka dzīvību nosaka liktenis, pār ko ārstam nav varas, tātad arī nav atbildības par izlozes sekām. Ārsts ikvienu savu pacientu ārstē pēc labākās sirdsapziņas un iespējām, kā to sabiedrība no sagaida. To saprot ikviens pilsonis un pacients. Pilsoņi nezaudē uzticēšanos medicīnai, nosodījums tiek tiem, kam bija jānodrošina nepieciešamais ārstu skaits un darba apstākļi” argumentēja speciālists.
Vai ir sacelta lieka ažiotāža?
Savu viedokli sociālajos tīklos paudis arī Rīgas Stradiņa universitātes (RSU) docents, bioētikas speciālists Ivars Neiders.
Reaģējot tieši uz Arta Žeigura publicētajām pārdomām, Neiders portālā “Twitter” bijis lakonisks: “Manuprāt, šis ir tas gadījums, kad ir sacelta nepamatota ažiotāža.”
Manuprāt, šis ir tas gadījums, kad ir sacelta nepamatota ažiotāža. https://t.co/ih9dRFp0uQ
— Ivars Neiders (@IvarsNeiders) October 12, 2020
Lūdzām sīkāk paskaidrot, ko tieši bioētikas pārzinātājs ar šo domājis:
“Man apgalvojums ir tēmēts uz Arta Žeigura rakstu, kurā, manuprāt, rekomendācijas ir aprakstītas ļoti tendenciozi un sagrozīta to būtība. Piemēram, Žeigurs izsaka vairākus nepamatotus pieņēmums: “Deputāti un ministri, būdami jaunāki un bez smagām hroniskām slimībām, nonāktu grupā, kas saņem vislabāko iespējamo terapiju.” Tiek radīts maldīgs priekšstats, ka rekomendācijas ir pieņemtas kādu politisku darboņu interesēs,” apgalvo Neiders.
Tad vēl Žeigura apgalvojums: “Plāna priekšrocības – veselības aprūpē nav jāiegulda nauda.” Rekomendācijas ir domātas, lai ārstiem būtu skaidrs algoritms, kā rīkoties iespējamā situācijā, kurā MPV aparātu ir mazāk nekā pacientu, kuriem tie ir vajadzīgi. Tas nekādā veidā neizslēdz sistēmas kapacitātes palielināšanu.
Lūk, citāts no rekomendāciju teksta: “Šīs rekomendācijas ir piemērojamas tikai Covid-19 pandēmijas laikā situācijā, kad aizņemto MPV gultas vietu skaits ir sasniedzis vai pārsniedz 90% no kopējā MPV gultas vietu skaita valstī. Pirms tam Latvijas slimnīcām ir jāīsteno visi pasākumi, lai maksimāli palielinātu pieejamo MPV gultu skaitu (atceltas plānveida manipulācijas, pēc kurām pacientam var būt nepieciešama ITN [intensīvās terapijas nodaļa], pieejamā personāla palielināšana, esošo telpu un ierīču, piemēram, anestēzijas ierīču, pielāgošana MPV īstenošanai ārpus ITN, u.c.). MPV gultas vietu skaitu valstī uzskaita NMPD, kas laicīgi brīdina Latvijas ITN un nodrošina pacientu pārvešanu no vienas ITN uz citu, ja tā nepieciešama.”
“Citā vietā Žeigurs raksta: “Vai glābt lielāku skaitu cilvēku, upurējot mazāku skaitu cilvēku, ir ētiski? Pirmajā brīdī šķiet, ka glābt pazīstamus jaunus cilvēkus uz nepazīstamu vecu un slimu cilvēku rēķina ir pieņemami. Ir vēsturiski piemēri. Pirmskara Vācijā, lēmumu pamatojot ar valsts naudas grūtībām un sabiedrības interesēm, šķiroja, diskriminēja un nonāvēja cilvēkus pēc dažādām pazīmēm, tai skaitā pēc to veselības stāvokļa. Tīšas nonāvēšanas un dzīvību uzturošās terapijas liegšanas rezultāts ir vienāds - cilvēks pāragri mirst.” Pirmkārt, jautājums (Vai glābt lielāku skaitu cilvēku, upurējot mazāku skaitu cilvēku, ir ētiski?) ir formulēts tendenciozi. Rekomendācijas neparedz cilvēku upurēšanu. Par upurēšanu varētu runāt tad, ja viena daļa cilvēku tiktu glābta, izmantojot citus cilvēkus kā līdzekli, bet rekomendācijas neko tādu neparedz. Savā būtībā šīs rekomendācijas neatšķiras no tām, kādas pastāv citās valstīs, lemjot par ierobežotu veselības aprūpes resursu sadali starp pacientiem. Ja jums ir viena sirds, bet trīs pacienti, kuriem ir vajadzīga sirds transplantācija, tad jums ir jāpieņem lēmums, kuram pacientam šo orgānu pārstādīt. Izdarot šādu izvēli, piemēram, balstoties apsvērumos par to, kāda var būt katra pacienta iespējamā dzīvildze un dzīves kvalitāte pēc operācijas, jūs neupurējat tos divus pacientus, kas paliks bez orgāna. Tā, protams, ir smaga izvēle, bet šādas izvēles transplantoloģijā, un arī citās medicīnas jomās, ir jāveic. Un ir svarīgi, ka tas tiek darīts, balstoties uz ētiskiem principiem,” pauž Neiders.
Bioētikas speciālists arī piebilst, ka rekomendācijas neparedz dot priekšroku “pazīstamiem jauniem cilvēkiem uz nepazīstamu vecu cilvēku rēķina”.
“Rekomendācijām nav nekāda sakara ar Nacistisko Vāciju, kuru tendenciozi piemin Žeigurs,” uzsver Neiders, norādot: “Es, protams, varētu turpināt, bet pieņemu, ka esmu atbildējis uz jautājumu, ko es domāju, sakot, ka Žeigurs ir sacēlis ažiotāžu nepamatoti.”
Pacientu “loterija” šajā gadījumā nebūšot pareizā pieeja
Attiecībā uz Žeigura pieminēto loterijas principu, izvēlēties pacientus, izmantojot loteriju, ir pamatoti pie nosacījuma, ka starp pacientiem nav citu būtiski ētiski svarīgu atšķirību, uzskata Neiders.
“Ja jums, piemēram, ir viena transplantējama sirds un divi pacienti, kuriem tā ir nepieciešama, un viņu pēcoperācijas prognozes – dzīvildze, dzīves kvalitāte, īsi sakot, medicīniskais labums, ko operācija sniegs, ir apmēram vienāds, tad ir pamats teikt, ka šādā situācijā mēs varam izmantot loteriju. Savukārt, ja paredzamais ieguvums krasi atšķirsies – piemēram, viens pacients pēc operācijas var nodzīvot trīs mēnešus ar sliktu dzīves kvalitāti, bet otrs – 30 gadus ar labu dzīves kvalitāti, tad būtu neētiski lēmumu par transplantāciju pieņem, izmantojot loteriju,” skaidro eksperts.
Strīds, kurš izceļ masku un citu drošības noteikumu nozīmi
Par Žeigura pieminēto faktoru, ka netrūks cilvēku, kuri pēc šāda plāna sekām – mirušiem pacientiem – uzsāks tiesu darbus, Neiders saka: “Tas ir juridisks jautājums, tāpēc kompetentu atbildi nevarēšu sniegt. Varu tikai piebilst, ka, ja pastāv risks tiesāties tāpēc, ka ārsti seko šīm rekomendācijām, tad tieši tāds pats risks pastāvētu situācijā, ja ārsti sekotu principiem, kurus iesaka Žeigurs. Problēma šajā gadījumā ir tāda, ka situācijā, kurā radikāli nepietiek resursu, lai izglābtu visus, jau pēc definīcijas būs cilvēki, kurus izglābt nevarēs – neatkarīgi no tā, pēc kādiem principiem jūs šos resursus sadalīsiet. Cita lieta – ir skaidrs, ka ir jādara viss, kas vien mūsu spēkos ir, lai šāda situācija neizveidotos. Konkrētajā gadījumā tas ir arī jautājums par sabiedrības atbildību – jo atbildīgāki būsim, ievērojot vīrusa dēļ noteiktos ierobežojumus, jo mazāk būs saslimušo. Jo mazāk saslimušo, jo mazāk tādu pacientu, kas ir smagā stāvoklī un kuriem ir nepieciešama MPV.”
Vai veselības nozarei bija jāpaspēj sagatavoties?
Starp argumentiem pret Valsts katastrofu medicīnas plāna konkrēto pielikumu ir arī norāde par to, ka Covid-19 pandēmija ar mums ir bijusi pietiekami ilgi, lai veselības nozarē būtu bijis iespējams nodrošināt resursus it visiem potenciālajiem pacientiem, un pat pie drūmākajiem saslimšanas rādītājiem.
“Itālijas ziemeļu reģionos, par spīti stereotipiem, ir labi apgādātas un augsta līmeņa slimnīcas. To, kas tur notika pavasarī mēs visi labi zinām. Man nav ne jausmas, uz kādiem apsvērumiem ir balstīts šis pieņēmums, ka mums ir bijis laiks un iespējas nodrošināt visu pat visdrūmākajiem scenārijiem. Vai šis pieņēmums ir balstīts kādos aprēķinos vai vēlmju domāšanā? Es nezinu. Svarīgas, manuprāt, ir divas lietas. Pirmkārt, veselības aprūpes resursus nevar tik īsā laikā būtiski palielināt – tās nav tikai iekārtas, bet arī personāls, kura, starp citu, mums trūkst jau pat normālos apstākļos. Otrkārt, man šķiet, ka, lai kāds būtu pieejamo resursu daudzums, nav saprātīgi principā izslēgt iespēju, ka var pienākt brīdis, kad šie resursi izbeidzas. Es gribētu uzsvērt, ka šīs rekomendācijas attiecas tikai uz Covid-19 un tikai uz situāciju, kurā pieejamie ITN resursi ir gandrīz izsīkuši. Tas arī ir īpaši uzsvērts šajās rekomendācijās.
Par reālo situāciju:
Kā jau minēts, pēc NMPD sniegtās informācijas, augusta vidū Latvijā bija pieejami 536 plaušu mākslīgās ventilācijas (MPV) aparāti.
Ņemot vērā, ka tolaik trim lielajām universitātes slimnīcām piešķīra papildu finansējumu 14 miljonu eiro apmērā un veiktas iepirkuma procedūras, to varētu būt vairāk.
Tāpat zināms, ka tajā laikā valstī bija pieejamas 474 reanimācijas un intensīvās terapijas gultas, kuras var ar šiem MPV nodrošināt.
Rīgas Austrumu klīniskās universitātes slimnīcas Toksikoloģijas un sepses klīnikas vadītājs Oļegs Šuba skaidrojis, ka pēc prakses intensīvajā terapijā var nonākt aptuveni 5% Covid-19 slimnieku, bet MPV ir nepieciešama vienam procentam.
Tas rāda, ka reāla Covid-19 “savaldīšanai” nepieciešamo medicīnisko resursu krīze var iestāties tikai, ja Latvijā saslimušo skaits tuvojas vismaz 50 000 līdz 60 000.
Veselības ministrija tikmēr norāda, ka šobrīd ir ļoti svarīgi ievērot visus aizsardzības pasākumus un dati ļoti rūpīgi tiek analizēti.
Ministrijas preses sekretāre Undīne Šulca informē, ka pašlaik slimnīcās pietiek iespēju, lai ārstētu Covid-19 pacientus ar vidēji smagu slimības gaitu, ir plāni, pēc kuriem papildus būs iespējams nodrošināt 100 vietu pacientiem ar smagu slimības norisi.








